בעבודה כקרדיולוג, אני נפגש לעתים קרובות עם מטופלים שיש להם שינויים טרשתיים מרובים בשריר הלב לאחר אוטם שריר הלב. רק המטופלים בעלי המוטיבציה והמחויבים ביותר לטיפול משיגים פיצוי על פגיעה בתפקודים במחזור הדם. עם הסיבות, התכונות של מהלך הפתולוגיה, כמו גם שיטות יעילות לאבחון וטיפול, אני רוצה להציג אותך במאמר זה.
הַגדָרָה
קרדיווסקלרוזיס לאחר אוטם היא נוכחות של אזורים בלב שמתו כתוצאה מאוטם שריר הלב והוחלפו ברקמת חיבור. השינוי של שריר הלב מתחיל 3-4 ימים לאחר תאונת כלי הדם ומסתיים בתום 2-4 חודשים. במועד מוקדם יותר, האבחנה אינה אפשרית. התמותה מפתולוגיה, על פי תצפיות אישיות, היא כ-20% בשעות הראשונות לאחר התקף וכ-30-40% בתקופה ארוכת טווח (1-5 שנים).
נפח וצפיפות מוקדי הצטלקות תלויים ישירות באזור הנזק לשריר הלב ומהווים גורם מכריע בפרוגנוזה של המחלה.
אֶטִיוֹלוֹגִיָה
קרדיווסקלרוזיס לאחר אוטם יש רק סיבה אחת. זהו אוטם שריר הלב - הפרה חריפה של אספקת הדם ללב כתוצאה מחסימה של העורקים הכליליים.
הדברים הבאים יכולים להוביל לחסימה של כלי דם:
- קרישי דם נודדים (בדרך כלל מוורידי הגפיים התחתונות);
- הטלת מסות פקקת על פלאקים טרשת עורקים כיבים;
- הפרעות תפקודיות של מערכת העצבים המרכזית, המובילות לעווית בולטת של העורקים של המיטה הכלילית;
- פגמים אנטומיים של דופן כלי הדם עקב מהלך ממושך של יתר לחץ דם, סוכרת וכו'.
כתוצאה מכך, מקטעים בודדים של האיבר השרירי מפסיקים לקבל דם מועשר בחמצן, ולאחר 4-6 שעות הם מתחילים למות.
תחת פעולתם של אנזימים, מיוציטים נספגים ומוחלפים בצלקת, שקיומה כרוך בבעיות רבות בעתיד:
- הפרעות קצב והולכה;
- ירידה בתפוקת הלב ובתפוקת הלב;
- קרדיומיופתיה (היפרטרופיה או התרחבות של חדרי האיברים).
שינויים ציטריים יכולים להשפיע על המסתם (לרוב המסתם המיטרלי), מה שמוביל לכישלון המסתם. הניסיון המקצועי שלי מלמד שב-100% מהמקרים אוטם שריר הלב אינו עובר מעיניו. סיבוכים מתקדמים ומקצרים את תוחלת החיים באופן משמעותי.
גורמי הסיכון הבאים מגבירים באופן משמעותי את שכיחות התקף לב:
- ממין זכר;
- גיל מעל 45;
- יתר לחץ דם עורקי;
- לעשן;
- השמנת יתר (BMI מעל 30);
- סוכרת;
- פעילות גופנית נמוכה (WHO ממליץ ללכת מרחק של 8,000 צעדים מדי יום);
- שימוש לרעה באלכוהול (יותר מ-20 גרם אתנול טהור ליום לנשים ו-40 גרם לגברים).
קרא עוד על גורמי סיכון כאן.
ברוב המקרים, אוטם שריר הלב מתפתח על רקע מהלך ארוך של מחלת לב כלילית, למרות שנאלצנו לפגוש בתרגול מטופלים צעירים (בני 25-30) עם מחלה דומה, המנהלים אורח חיים לא בריא (עודף משקל, שימוש לרעה באלכוהול) , סמים ועישון).
תמונה קלינית
הסימפטומטולוגיה של הפתולוגיה מגוונת ביותר. בשלבים הראשונים (בששת החודשים הראשונים), ניתן לזהות את הדברים הבאים:
- הפרעות הולכה (חסימת AV, האטה של ההולכה לאורך סיבי Purkinje והצרורות שלו). התופעות נגרמות כתוצאה מפגיעה במערכת המוליכה, כאשר סיבי עצב הופכים לרקמת חיבור. מתבטא בתחושות של הפסקות בעבודה או דום לב ממושך, עילפון תקופתי וסחרחורת.
- טכיאטמיה... נפוץ פרפור פרוזדורים או פרפור חדרים, בהם תדירות ההתכווצויות של סיבים בודדים מגיעה ל-350-800 לדקה. החולה מרגיש התקף של פעימות לב, חולשה, אפיזודות של אובדן הכרה אפשריים עקב פגיעה בחמצן רקמות.
כאשר צלקת מתקשה, היא עלולה לדחוס כלי דם אחרים, לעורר או להחמיר את הביטויים של מחלת עורקים כליליים (אנגינה פקטוריס):
- כאב וקוצר נשימה עם פעילות גופנית קלה;
- חולשה כללית, עייפות.
לאחר 6-12 חודשים, הלב מנסה לפצות על פעילותו התפקודית הקודמת. מתרחשים שינויים היפרטרופיים והתרחבות של חדרי האיברים. תופעות כאלה תורמות לצמיחת סימנים של אי ספיקת לב.
עם נגע דומיננטי בחצי השמאלי של הלב, בצקת ריאות נצפית עם תסמינים כגון:
- אי נוחות בחזה (לחץ, דחיסה);
- קוצר נשימה (עד 40-60 תנועות נשימה בדקה) במנוחה או במאמץ גופני נמוך;
- חיוורון של העור;
- acrocyanosis (צבע כחלחל של הגפיים, משולש nasolabial).
כל התסמינים מוקלים במצב "אורטופדי" (ישיבה על כיסא עם רגליים מונמכות), מה שגורם למטופל להרגיש טוב יותר.

אי ספיקה של החלקים הימניים של איבר השרירים מתבטאת בסטגנציה של דם במחזור הדם המערכתי:
- תסמונת בצקתית. ניתן להבחין באגירת נוזלים מהגפיים התחתונות, הכבד (מוגדלת, כואב במישוש), לעתים רחוקות יותר - חללי גוף (הידרוטורקס, הידרופריקרדיום, מיימת).
- קוֹצֶר נְשִׁימָה... זה נגרם על ידי היפוקסיה של רקמות.
בעתיד כל סוגי חילוף החומרים מופרעים באופן משמעותי, מתפתחים חמצת ושינויים בלתי הפיכים באיברים (דיסטרופיה וטרשת), המתבטאת באי ספיקה שלהם.
עם קרדיווסקלרוזיס, שינויים בלב הם בלתי הפיכים וביטויים של הפרעות במחזור הדם יגדלו בהתמדה. ראיתי חולים שהיו מרותקים למיטה ולא יכלו להתקיים ללא תמיכת חמצן.
סיבוכים קטלניים
הפרעות אופייניות מצד הגוף כבר תוארו לעיל, עם זאת, מובחנים מספר פתולוגיות המהוות איום ישיר על החיים וגורמות למוות, כולל מוות פתאומי. אלו כוללים:
- מפרצת... דופן האיבר הופך דק יותר ומתוח, בכל עת יכול להתרחש קרע עם טמפונדה לבבית.
- הֶסגֵר... הדחף אינו מועבר לחלקים בודדים של הלב, אשר מפסיקים להתכווץ.
- פרפור פרוזדורים או אקסטרסיסטולה - עבודה לא עקבית של מחלקות שונות של העוגב. עם מהלך חמור של פרפור ואי מתן טיפול חירום, הסיבוך יכול להיות קטלני.
- אי ספיקת לב חריפה - השלב הסופי של כרוני, כאשר האיבר אינו מסוגל יותר לספק זרימת דם מספקת. סיבת המוות היא איסכמיה.
אבחון
כל החולים שעברו אוטם שריר הלב דורשים השגחה רפואית, במסגרתה מתבצעים סוגי מחקרים מעבדתיים ואינסטרומנטליים הבאים:
- ניתוח דם כללי (זיהוי שינויים אפשריים: לויקוציטוזיס, ESR מוגבר).
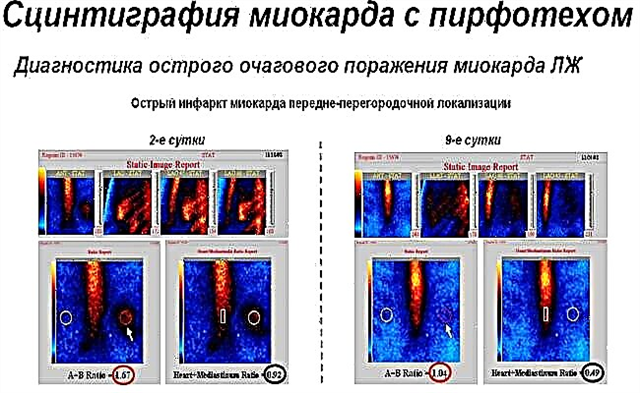
- אלקטרוקרדיוגרמה... ה-ECG מציג את כל פתולוגיות ההולכה, פרקי עומס יתר על רקע קרדיו-טרשת לאחר אוטם, שינויים היפרטרופיים.
- Echo-KG מהווה דרך מפתח לזיהוי סטייה, המאפשרת לדמיין את נפח רקמת השריר המעורבת, מידת אובדן הפעילות התפקודית והפרעות נלוות של מנגנון המסתם.
- צילום חזה רגיל... חלקי הלב בדרך כלל מוגדלים, אינדקס הלב החזה עולה על 50%.
- קורונוגרפיה... השיטה מאפשרת להעריך את קוטר לומן של העורקים הכליליים ובמידת הצורך הפניית מטופלים לטיפול כירורגי.
- INR... המחקר חשוב למינוי טיפול נוגד קרישה ונוגדי טסיות, המהווה שלב מרכזי במניעה משנית.
אם יש סימנים לאי ספיקת לב (הם נמצאים ב-80% מהמקרים), מוצגת הערכה יסודית של בדיקת הדם הביוכימית.
אינדיקטורים כגון:
- פרופיל ליפידים (כולסטרול כולל, HDL, LDL, TAG, אינדקס אתרוגני). הערכים מאפיינים את הסיכון לאוטם שריר הלב חוזר.
- סמני נמק בכבד. על רקע אי ספיקת חדר ימין גודש, רמת ה-ALT וה-AST, עולה לעיתים קרובות בילירובין (ישיר ועקיף), המעידים על מוות של הפטוציטים.
- תסביך כליות (אוריאה, קריאטינין, אלקטרוליטים). עלייה מאותת CKD.
בנוכחות סימני נזק לאיברים שונים, מבוצעות אבחון משופר, כמו גם מפותחים אלגוריתמים לפיצוי לאחר מכן של מצבים.
יַחַס
יש להבין שקרדיוסקלרוזיס היא פתולוגיה בלתי הפיכה וכל הטיפול מכוון אך ורק להאטת התקדמות אי ספיקת לב ותיקון הפרעות קצב. לעתים קרובות, החולים אינם מבינים זאת וחוזרים במהירות לאורח חייהם השגוי הרגיל, מבלי להבין שבקרוב הם ימצאו את עצמם על הגבול עם המוות. אם לשפוט לפי הניסיון בעבודה במחלקת הקבלה, אנשים כאלה נתקלים לעתים קרובות למדי (בערך כל 5). למה זה קורה? זה נשאר בגדר תעלומה עבורי.
לא סמים
טיפול בפתולוגיה כגון קרדיווסקלרוזיס לאחר אוטם כרוך בשינוי מוחלט באורח החיים. לכל המטופלים מומלץ לבצע פעילות גופנית אפשרית (התעמלות מתקנת, פעילות אירובית, טיולים בפארקים וכו') רצוי להתאמן מדי יום.
התנאי השני הוא ויתור על הרגלים רעים (שתיה ועישון) ותיקון התזונה. מזונות שומניים, חריפים ומטוגנים אינם נכללים לחלוטין, מלח שולחן מוגבל ל-2 גרם ליום. הבסיס של הדיאטה הוא ירקות ופירות טריים, פירות ים (דגים, קלמארי, שרימפס), שמנים צמחיים, מוצרי מאפה מדגנים מלאים.
עצת מומחה
אני תמיד מחנך את המטופלים לגבי הסיכון הגבוה להישנות קטסטרופה של כלי דם על מנת ליצור מוטיבציה להתאמות באורח החיים. קריטריון חשוב הוא להביא את מדד מסת הגוף והיקף הבטן לערכים הסטנדרטיים - 18.5-24.9 ק"ג / מ"ר2 ו-80 ס"מ, בהתאמה. שמירה על בריאותך היא ערובה לחיים ארוכים ומאושרים!
טיפול תרופתי
טיפול בקרדיוסקלרוזיס לאחר אוטם בנוכחות או התקדמות של סימנים של איסכמיה בשריר הלב כרוך במינוי חנקות. השימוש בהם מוצדק, הן באופן שוטף והן במהלך ההתקפים. תרופות ניטרו ארוכות טווח מומלצות ("ניטרולונג", "איזוסורבידיניטראט") ותסמיניות (עם כאבים בחזה). להקלה על התקף מוצגים "ניטרוספריי" ו"ניטרוגליצרין" הרגילים.
נוכחות של יתר לחץ דם עורקי מהווה אינדיקציה לטיפול נגד יתר לחץ דם, הכולל לפחות 2 קבוצות של תרופות מהעיקריות:
- מעכבי ACE ו-AAF ("Enalapril", "Valsartan", "Captopril"). הם פועלים ברמה של מערכת רנין-אנגיוטנסין-אלדוסטרון, מפחיתים במהירות ולתמיד את לחץ הדם ומונעים שיפוץ שריר הלב.
- משתנים - להפחית את הלחץ על ידי הוצאת נוזלים מהגוף, מסומנים לבצקת. בדרך כלל משתמשים בתיאזיד ("Indapamide") ולופ ("Furosemide", "Torasemide").
- חוסמי בטא ("Bisoprolol", "Atenolol", "Metoprolol", "Nebivalol", "Carvedilol") - להפחית את ההתנגדות ההיקפית הכוללת של מיטת כלי הדם, להפחית את קצב הלב ולהחליש את כוח ההתכווצויות של שריר הלב, תורם להרפיה ו שאר שריר הלב. הם אמצעי למניעת טכי-קצב.
- אנטגוניסטים של סידן - להרפות את הקיר השרירי של העורקים, להיות בעל אפקט משתן קל. לרוב, תרופות דיהידרופרידין נקבעות ("Nifedepine", "Corinfar", "Lacidipine").
כדי להפחית את חומרת הרעב בחמצן ולהגביר את הפונקציונליות של האיברים, משתמשים בנוגדי היפוקס. התרופה היחידה עם השפעה מוכחת היא Preductal. כבר 3-5 ימים המטופלים שלי מבחינים בשיפור בתהליכי החשיבה והאסוציאטיביים, הפעלת זיכרון ועלייה במצב הרוח. בנוירולוגיה, Mexidol הוכיחה את עצמה היטב.
טרשת עורקים המתרחשת בתקופה שלאחר האוטם צריכה להיות הסיבה למינוי סטטינים ("Rosuvastatin"). פיברטים בשימוש פחות נפוץ וחוסמי ספיגת כולסטרול במעי ("אזטרול").
עם אי ספיקת לב חמורה משתמשים בגליקוזידים. תרופות מקבוצה פרמקולוגית זו מגדילות את פעילות המיוציטים, מפחיתות מעט את תדירות ההתכווצויות.
הגליקוזידים גורמים ללב לעבוד על חשבון מצבו שלו. במשך זמן מה, אי ספיקת לב מתייצב, ואז שריר הלב מתרוקן לחלוטין, הפרעות במחזור הדם מתגברות ומוות מהלם קרדיוגני עלול להתרחש. כתוצאה מכך, תרופות כאלה משמשות במקרים חריגים, או במינונים קטנים במיוחד.
כל החולים עוברים טיפול מונע של סיבוכים תרומבואמבוליים. משתמשים בנוגדי קרישה ("הפרין", "קסארלטו").
תיקון כירורגי
בהפרעות קצב חמורות, כאשר האיבר השרירי החלול אינו מסוגל להתמודד עם העומס בכוחות עצמו, מותקן אלקטרוסטימולטור או קרדיווורטר. הם מופעלים במקרה של extrasystole, דום לב, tachyarrhythmias ולנרמל במהירות את תפקוד שריר הלב.
היווצרות מפרצת היא אינדיקציה לכריתה של אזור דליל. הפעולה דורשת גישה רחבה ומניפולציות ממושכות. לא נעשה בדרך כלל אצל קשישים.
דוגמה קלינית
שלב חשוב בפיצוי המצב הכללי הוא המרכיב הפסיכולוגי של המטופל, דבקותו בטיפול. ברצוני לתת דוגמה מעניינת מניסיונו של עמיתי.
מטופל נ' בן 47. היה לו אוטם שריר הלב עם מוקד גדול. האבחנה התבססה על בדיקת א.ק.ג וטרופונין. הקירות התחתונים והצדדיים, הקודקוד של החדר השמאלי נפגעו. התמונה האופיינית של המחלה (תסמונת כאב חריף, הפרעות במחזור הדם) נעדרה, ולכן, הוא ביקש עזרה רק 12 שעות לאחר הרגע של פקקת חריפה.
תרומבוליטיקה לא הייתה יעילה בטווח הארוך (יותר מ-4-6 שעות), בוצע טיפול סימפטומטי. החולה הרגיש בסדר, סירב לטיפול ולרישום תרופות מניעתיות, עזב את בית החולים בכוחות עצמו.
לאחר 3 חודשים, הוא אושפז מחדש עם סימנים בולטים של אי ספיקת חדר שמאל. "אובחן עם מחלת לב איסכמית. קרדיווסקלרוזיס לאחר אוטם. CHF III. FC III. מפרצת חדר שמאל. "פעילות חיונית מלאה כבר הייתה בלתי אפשרית. החולה מת מטמפונדה לבבית ביום העשירי. בכפוף להנחיות הרופאים, מצב זה יכול להתפתח רק לאחר מספר שנים.
לפיכך, קרדיווסקלרוזיס לאחר אוטם היא בעיה איתה מתמודד כמעט כל אדם שעבר אוטם שריר הלב. יש להבין כי הופעת כל סימן של תקלה בלב שלא באו לידי ביטוי בעבר היא אינדיקציה לטיפול רפואי דחוף. רק טיפול נכון יבטיח חיים נוחים.