מבוא
הלב הוא איבר שפועל כל החיים ללא הפסקה. במשך 70 שנה, הוא עושה כ-3,000,000 התכווצויות. כדי לבצע עבודה כה ענקית, הוא זקוק למזון ולחמצן, הזורמים ברשת העורקים הכליליים. אם מתרחשות הפרעות ברשת זו, שריר הלב מתחיל "לרעוב", זה מוביל לתחושות לא נעימות ומהווה סכנת חיים.
ב-100 השנים האחרונות, עקב צריכה של כמויות גדולות של מזון ממותק ושומני, מזון מהיר, ירידה בתנועתיות, עישון ומתח, עלתה השכיחות של מחלות לב וכלי דם.
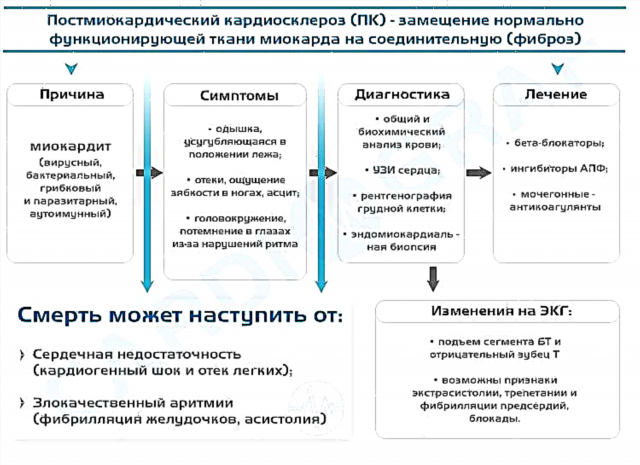
בתרגול של קרדיולוג, יש להתמודד עם היפוקסיה של שריר הלב בחולים. רובם מתלוננים על כאב מכווץ מאחורי עצם החזה. הרופא בודק, מזהה את הסיבות, קובע אבחון נוסף ובוחר טיפול: תרופתי, כירורגי או מורכב, בהתאם למידת התפתחות ההיפוקסיה.
גורם ל
- איסכמיה לבבית.סיבה שכיחה להיפוקסיה לבבית. רובד טרשת עורקים מופיע בדפנות כלי הלב, החוסם חלקית או מלאה את לומן העורקים. האיבר אינו מקבל חמצן ותזונה, מה שמוביל להיפוקסיה.
- פקקת. נוצר כאשר רובדים טרשתיים נקרעים. הם סותמים עורק ומובילים לאיסכמיה פתאומית בשרירים חמורה, שעלולה להוביל להתקף לב. פחות נפוץ, קריש דם חודר ללב מאיברים אחרים.
- עווית של עורקי הלב. התכווצות שרירים זמנית בדופן כלי הדם מפחיתה או חוסמת מעט את זרימת הדם לאיבר. זוהי סיבה נדירה יותר לאיסכמיה.
אדם מתמודד עם ביטויים לא נעימים של היפוקסיה עם:
- מתח רגשי חמור;
- פעילות גופנית לא מספקת;
- טמפרטורת סביבה קרה.
היינו צריכים לבדוק חולים שהתלוננו על כאבים מאחורי עצם החזה, כשהם יוצאים החוצה בחורף, בטמפרטורה של -20 מעלות צלזיוס.
חשוב לדעת את הגורמים האפשריים להיפוקסיה על מנת להימנע מהופעת פתולוגיות לב חמורות.
גורמי סיכון להתפתחות היפוקסיה שריר הלב
- לעשן. ניקוטין פוגע בדופן הפנימית של כלי הדם. נוצר רובד כולסטרול בלומן, מה שמוביל להאטה בזרימת הדם. הרגל רע זה מגביר את הסיכון לקרישי דם בכלי הלב. זכור כי עישון פסיבי טומן בחובו גם סיכונים.
- מחקרים הראו קשר בין סוכרת 1 ו-2 וסיכון מוגבר לאיסכמיה בשריר הלב.
- יתר לחץ דם עורקי. לחץ מוגבר בכלי הדם מחמיר את טרשת העורקים. יתר לחץ דם עובר לעיתים קרובות בתורשה. אם להוריך או לסבא וסבתא שלך היו אפיזודות דומות, עקוב בקפידה אחר מצבך ובקר רופא מומחה באופן קבוע.
- רמות גבוהות של כולסטרול בדםשהוא המרכיב העיקרי של רובד טרשת עורקים. עלייה בחלק ה"רע" (ליפופרוטאין בצפיפות נמוכה, LDL) מתרחשת בהפרעות מטבוליות תורשתיות או בתזונה עתירת כולסטרול ושומן רווי (מזון מהיר).
- רמות גבוהות של טריגליצרידים, שומנים אחרים בדם. זהו גורם סיכון להתפתחות טרשת עורקים של כלי הלב.
- הַשׁמָנָה. הוא מוביל להתפתחות יתר לחץ דם עורקי, מעלה את הסיכוי לפתח סוכרת, מעלה את רמת הכולסטרול ה"רע" בדם ומוביל להיפוקסיה של שריר הלב.
- היקף מותניים. יותר מ-89 ס"מ בנשים ו-102 ס"מ בגברים הם סימן לסיכון מוגבר למחלות לב.
- חוסר פעילות גופנית. היעדר או כמות קטנה של מרכיב בריאות זה הוכח כמשפיע על רמות הכולסטרול והטריגליצרידים בדם. פעילות אירובית (הליכה מהירה, ריצה, שחייה) מומלצת כדי להפחית את הסיכון להיפוקסיה בשריר הלב ולהתקף לב. פעילות ספורטיבית מפחיתה יתר לחץ דם עורקי.
סוגים
- היפוקסיה איסכמית (לב) - נגרם כתוצאה מירידה או פגיעה בזרימת הדם בעורקים.
- היפוקסיה מערכתית (לבבית) מתרחשת כאשר הגוף אינו מקבל מספיק חמצן. לדוגמה, כאשר נתיב הנשימה חסום או בתנאי גובה רב.
- היפוקסיה אנמית - האפשרות כאשר יש מספיק חמצן, אך יכולת הדם לשאת אותו מופחתת. לדוגמה, עם אנמיה מחוסר ברזל. במצבים כאלה אין צורך בטיפול מיוחד בהיפוקסיה, בנוסף לתיקון רמת הברזל בתרופות הדרושות.
- היפוקסיה היסטוטוקסית - אפשרות כאשר, עם תכולת חמצן תקינה בדם ויכולתו שלמה של ההמוגלובין לשאת אותו, תפקוד תאי שריר הלב נפגע ולא נעשה שימוש בחמצן. לדוגמה, במקרה של הרעלה עם אשלגן ציאניד.
תסמינים וביטויים
- כאבים בחזה, עם חזרה לשכמות השמאלית והזרוע, הצוואר והלסת התחתונה;
- לחץ בחזה או כאב לאחר מתח רגשי, פעילות גופנית, חשיפה לקור או לאחר אכילה. התופעות נמשכות 1-5 דקות ומקלות על צריכת ניטרוגליצרין;
- טכיקרדיה;
- קוצר נשימה, קוצר נשימה במהלך מאמץ;
- בחילות והקאות;
- מְיוֹזָע;
- עייפות, נמנום, חולשה;
- דאגה וחרדה.
אבחון
כדי לזהות היפוקסיה של שריר הלב, הרופא יבצע בדיקה. ראשית, הוא ייקח אנמנזה, ואז יבדוק אותך.
לאחר מכן, הוא ימליץ על אמצעי האבחון הבאים:
- הסרת קרדיוגרמה (אקג). מורחים כוסות יניקה מיוחדות על העור ומתועדים את הפעילות החשמלית של הלב. שינויים מסוימים בסרט, למשל, שינויים מפוזרים באזור הקודקוד של שריר הלב, מצביעים על הפרעות בזרימת הדם (כגון היפוקסיה של חדר שמאל).
- אקו לב (EchoCG). מכשיר אולטרסאונד מיוחד מונח על החזה והרופא מקבל תמונת וידאו של הלב. באמצעות השיטה מזהים אזורים של שינויים מפוזרים בשריר הלב והתכווצויות לב.
- סינטיגרפיה (סריקה גרעינית). זוהי השיטה האינפורמטיבית והיקרה ביותר לאבחון היפוקסיה לבבית. כמות קטנה מהחומר הרדיואקטיבי ניתנת לווריד. בהערכת מידת הרוויה של שריר הלב עם האיזוטופ, ניתן להסיק מסקנה לגבי עומק הנזק.
- צנתור לב. חומר ניגוד צבע מיוחד מוזרק לכלי הלב. בעזרת מכשיר רנטגן מתקבלת סדרת תמונות (אנגיוגרמות), לפיהן מנתחים את זרימת הדם בעורקים ומעריכים את הסימנים להיפוקסיה של שריר הלב.
- בדיקת CT של הלב. נוכחות של הסתיידות, סימן אמין של טרשת עורקים, מוערכת. מצב הכלים מנותח גם באמצעות אנגיוגרפיה CT.
- מבחן מאמץ. אתה הולך על הליכון בקצב מהיר או דוושה על אופני כושר, והמכונות מתעדות את קצב הנשימה, קצב הלב ולחץ הדם שלך. הלב מתחיל לפעום מהר יותר בתגובה לפעילות גופנית ולמצבי לחץ. כתוצאה מכך, ניתן לזהות בעיות שאינן נצפות בדרך כלל.
יַחַס
עקרון הטיפול בהיפוקסיה של שריר הלב הוא שיפור זרימת הדם בשריר הלב. הרופא בוחר טיפול תרופתי, ניתוח או גישה משולבת בהתאם לחומרת המצב.
משטר הטיפול הוא אינדיבידואלי, ולכן לא מומלץ לבצע תרופות עצמיות.
תרופות
- "אַספִּירִין". חומר שמפחית את יכולת הדם ליצור קרישי דם. מפחית את הסיכון לחסימת עורקים כליליים. הוא משמש למניעת אוטם שריר הלב חריף, שבץ מוחי, הפרעות חריפות של מחזור הדם המוחי, סיבוכים פקקת במהלך הניתוח, עם אנגינה פקטוריס.
- חוסמי בטא. מרגיע את שריר הלב, מאט את פעימות הלב ומוריד לחץ דם, מה שמקל על הגעת הדם ללב.
- חוסמי תעלות סידן. להירגע ולהרחיב את כלי הדם, להגביר את זרימת הדם, להאט את קצב הלב.
- חנקות, למשל, "ניטרוגליצרין". להרחיב זמנית את לומן של כלי הדם, לשפר את זרימת הדם בעורקים ובוורידים של הלב.
- תרופות להורדת כולסטרול. אלה הם סטטינים, חומרי קוצר של חומצות מרה, תרכובות ניאצין ופיברטים.
סטטינים (Atorvastatin, Fluvastatin, Lovastatin ואחרים) מפחיתים את רמת הכולסטרול ה"רע" ב-25-60% ומגדילים את חלקיו ה"טובים". רוב ההנחיות המודרניות ממליצות על סטטינים כתרופות בחירה לחולים עם כל צורה של טרשת עורקים, אנשים בני 40-75 עם סוכרת ורמות כולסטרול גבוהות, ללא סוכרת עם סיכון לפתח נגעים טרשתיים בתוך 10 שנים > 7.5%.
- מעכבי אנזים הממיר אנגיוטנסין (מעכבי ACE). מרגיע את כלי הדם ומפחית לחץ דם. לרוב, זה נקבע לחולים עם יתר לחץ דם עורקי או סוכרת, בנוסף להיפוקסיה של שריר הלב.
- "רנולאזין" ("רנקסה"). מרגיע את עורקי הלב ומפחית אנגינה פקטוריס.
שיטות כירורגיות
- אנגיופלסטיקה וסטטינג. צנתר (צינור דק וארוך) מוחדר לאזור המצומצם של העורק. הבלון הקטן מנופח כדי להרחיב את הלומן. לאחר מכן מוחדר צינור תיל (סטנט) כדי למנוע היצרות חוזרת. הפעולה אינה פתוחה, היא מתבצעת דרך הגישה לכלי הדם.
- השתלת מעקפים. המנתח לוקח כלי מחלק אחר בגוף ויוצר נתיב נוסף לדם לעקוף את האזור החסום של זרם הדם. הניתוח מסומן עם כיווץ כלי דם משמעותי והיפוקסיה חמורה.
עצה של רופא
כדי להפחית את הסבירות לפתח מחלת לב, הרופאים ממליצים על שינויים באורח החיים:
- תפסיק לעשן. שוחח עם הרופא שלך על אסטרטגיות הפסקה והימנע מתהליכים פסיביים.
- שיפור מצבים קשורים (סוכרת ויתר לחץ דם). מחלות אלו מגבירות את הסיכון להיפוקסיה של שריר הלב.
- לך על תזונה בריאה. הפחת שומן רווי והגדל את כמות הדגנים המלאים, הפירות והירקות בתזונה שלך. לשלוט ברמות הכולסטרול בדם.
- עושה פעילות גופנית. שוחח עם איש מקצוע בתחום הבריאות על אימון אירובי וכוח שבטוח עבורך לשיפור זרימת הדם ללב שלך.
- שמרו על משקל תקין. אם אתה סובל מעודף משקל, שאל את הרופא שלך לגבי אסטרטגיות הרזיה מתאימות.
- להפחית לחץ. השתמש בטכניקות מיוחדות להרפיית שרירים ולנשימה עמוקה.
פנה לרופא שלך באופן קבוע לבדיקה. גורמי הסיכון העיקריים להיפוקסיה של שריר הלב (כולסטרול גבוה, לחץ דם וסוכרת) הם אסימפטומטיים בשלבים הראשונים. ככל שהפתולוגיה מתגלית מוקדם יותר ורישום טיפול, כך תוחלת החיים גבוהה יותר ובריאות הלב טובה יותר.
מאשר המצב מאיים
עם היפוקסיה של שריר הלב, הסיכון לפתח סיבוכים מסכני חיים עולה.
- אוטם שריר הלב (התקף לב). כאשר זרימת הדם בכלים חסומה לחלוטין, המחסור בדם ובחמצן גורם להתקף, ולאחר מכן למוות של חלק מהשריר. סיבוך זה חמור מאוד ויכול להיות קטלני.
פנה לרופא מיד אם אתה חווה תסמינים של כאבים ממושכים או חזקים בחזה! תזמין אמבולנס. הרופא יאבחן ויתחיל בטיפול מוקדם ככל האפשר.
- הפרעות בקצב הלב (הפרעות קצב). הם מובילים להיחלשות של תפקוד ההתכווצות ומהווים סכנת חיים, מכיוון שהם מגבירים את הסיכון לשבץ מוחי.
- אִי סְפִיקַת הַלֵב. במהלך התקף לב, היפוקסיה של שריר הלב של החדר השמאלי עלולה לפגוע בשריר הלב ולפגוע ביכולתו לשאוב דם ברחבי הגוף. במקרה זה, האיבר אינו יכול להתמודד עם העומס. יש נפיחות, קוצר נשימה, והסיכון למוות עולה.
מסקנות
היפוקסיה בשריר הלב היא סיבת המוות המובילה בעולם. זה מופיע אצל צעירים ומבוגרים, גברים, נשים, אנשים עם מחלות שונות. לעתים קרובות במיוחד מעורר על ידי מחלת לב איסכמית. היפוקסיה פוגעת בשריר ופוגעת בתפקוד שאיבת הדם. תוצאה איומה של חסימה חדה וחמורה של העורקים הכליליים היא התקף לב. סיבוכים נוספים: הפרעות קצב חמורות, הפרעות קצב ואי ספיקת לב.
תסמינים וטיפול בהיפוקסיה של שריר הלב הם מה שכל מי שחושב על בריאותו צריך לדעת. התסמין הבולט ביותר הוא אנגינה פקטוריס, כאבים חזקים בחזה. זה מרגיש משעמם, מכווץ, כבד. הכאב מקרין לזרוע שמאל, לשכמות, לגב, לצוואר, ללסת תחתונה. הכאב מופיע עם לחץ חמור, מאמץ גופני, ונמשך 1-5 דקות.
בארסנל הרופאים המודרניים ישנן שיטות אבחון וטיפול ביעילות מוכחת. מטרת הטיפול היא להחזיר את זרימת הדם ללב. נעשה שימוש בשיטות רפואיות וכירורגיות: אנגיופלסטיקה ו-stenting של העורקים הכליליים, השתלת מעקפים.
מקרה קליני
בפועל, ישנם מקרים שבהם לחולים עם היפוקסיה בינונית של שריר הלב אין תסמינים ברורים. רופאים מכנים אפשרות זו "איסכמיה שקטה".
אך לעתים קרובות יותר חולים מגיעים עם תלונות על כאב עמום, מתכווץ, חמור בחזה המקרינים לזרוע השמאלית, עצם השכמה, הלסת, הצוואר או הגב. זוהי אנגינה פקטוריס - מופיעה כאשר אין זרימת דם מספקת ללב. תכונה אופיינית: כאשר הרופא מבקש לתאר את אופי התחושות, האדם מביא אגרוף קמוץ אל חזהו. סימפטומטולוגיה זו כונתה בספרות הישנה "קרפדת לב".
הכאב מופיע לעיתים קרובות במהלך מאמץ גופני ומתח, ונמשך 1-5 דקות.