תיאור המחלה
עבור אנגינה פקטוריס, או אנגינה פקטוריס, מחלה כרונית של מערכת הלב וכלי הדם, כאבי חזה אופייניים במהלך מאמץ פיזי או גסטרונומי, במצבי לחץ והיפותרמיה חמורה. כך זה שונה מצורה אחרת - אנגינה מנוחה. כאבי לחיצה, לחיצות או צריבה מופיעים בשל העובדה שתאי שריר הלב נמצאים במצב של מחסור חד בחמצן (איסכמיה).
כאב עם אנגינה פקטוריס פוחת במהירות ונעלם כמעט מיד לאחר שאדם שם טבלית ניטרוגליצרין מתחת ללשון או מפסיק לעשות כל עבודה פיזית. זה ההבדל העיקרי בין כאב "אנגינה" מאחרים.
אנגינה פקטוריס נחשבת לסוג הנפוץ ביותר של מחלת לב כלילית ונמצאת תחת קוד ICD I20.8.
לפי נתוני ארגון הבריאות העולמי (WHO), כ-300 מיליון אנשים ברחבי העולם סובלים מתעוקת חזה. הגיל הממוצע של הופעת המחלה הוא 45-50 שנים. היחס בין גברים לנקבה הוא 2.5:1. עם זאת, זה חל רק על נשים בתקופה שלפני גיל המעבר. לאחר תחילת גיל המעבר, מדד זה מושווה לגברים. יש הסבר מאוד ספציפי לעובדה הזו.
הגורם העיקרי לתעוקת חזה במאמץ הוא הידרדרות במעבר הדם דרך כלי הדם המספקים את שריר הלב (העורקים הכליליים) עקב טרשת עורקים. זה מתרחש בגלל העובדה שכולסטרול מופקד בדפנות כלי הדם, כלומר, המגוון המכונה "רע" שלו (ליפופרוטאין בצפיפות נמוכה מאוד). להורמוני המין הנשיים (אסטרוגנים) יש את היכולת להפחית את רמת השבר הזה, מה שמפחית את מידת היווצרות הרובד הטרשתי. ועם תחילת גיל המעבר, תכולת ההורמונים המגנים בדם האישה יורדת בחדות, מה שמגביר את ריכוז הכולסטרול ה"רע" ובהתאם את קצב התפתחות הפתולוגיה.
אם אינך מזהה ומתחיל לטפל בזמן אנגינה פקטוריס, זה יכול להוביל לאוטם שריר הלב - "הרוצח מספר אחד" מבין כל המחלות.
תסמינים וסימנים
התסמינים העיקריים שלפיהם נקבעת אנגינה פקטוריס הם התקפי כבדות מאחורי עצם החזה, כמו גם כאב צריבה או סחיטה. תחושות אלו יכולות להתרחש כאשר אדם רץ, מתאמן בחדר כושר, או אפילו רק עולה במדרגות.
הכאב חולף אם העומס נפסק או שהאדם נוטל ניטרוגליצרין בצורה של טבליה / תרסיס. רגע זה חשוב מאוד, הוא מבחין במצבים מסוכנים יותר - התקף לב וצורה לא יציבה של אנגינה פקטוריס ממחלה זו, שכן איתם הכאב אינו מוקל על ידי ניטרוגליצרין.
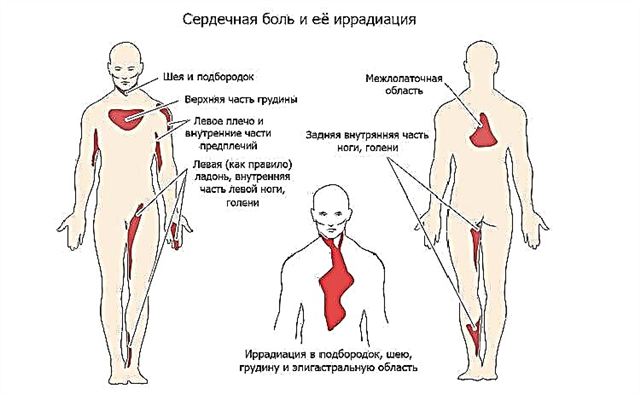
עבור אנגינה פקטוריס, קרינה ספציפית אופיינית - רתיעה לחלקים אחרים של הגוף. אלו הם בעיקר הלסת התחתונה, הצוואר, הזרוע השמאלית והשכמות, הבטן העליונה. יתרה מכך, המקום בו נישא הכאב מורגש לעתים קרובות הרבה יותר, ואי נוחות בלב יכולה להיעלם מעיניו. פגשתי לא פעם מטופלים שלקו במשך תקופה ארוכה התקפי אנגינה פקטוריס בגלל כאבי שיניים וטופלו ללא הצלחה ב"פולפטיטיס" או "פריודונטיטיס" אצל רופא השיניים.
בנוסף לעבודה הפיזית, כאב יכול "לעקוף" אדם בנסיבות אחרות. בהתאם לגורם המעורר התקף כאב, נבדלות הצורות הקליניות הבאות של אנגינה במאמץ:
- מוקדם בבוקר - החמרה מופיעה בערך בשעה 5-6 בבוקר. זה קשור לצמיגות הדם מוגברת ולעלייה בכמות הקורטיזול והאדרנלין. הם גורמים לקצב לב מוגבר ויתר לחץ דם.
- אנגינה לאחר אכילה - צריכת מזון בשפע מפזרת מחדש את זרימת הדם לטובת מערכת העיכול. כתוצאה מכך נפגעת אספקת החמצן ללב.
- אנגינה במצב שכיבה - כאשר אדם משקר, עומס הנפח על ליבו גדל, מה שמעורר עלייה בעבודת האיבר וכתוצאה מכך עלייה בצורך שלו בחמצון.
- קַר - בטמפרטורות סביבה נמוכות, הכלים השטחיים של העור מצטמצמים, מה שגורם ללב לעבוד במצב משופר.
- טַבָּק - רכיבים של עשן סיגריות, כולל ניקוטין, מגבירים את קצב הלב, מכווצים כלי דם ומעבים את הדם.
- אנגינה לאחר לחץ - מתח ממריץ את שחרור האדרנלין והקורטיזול לזרם הדם.
- סטָטִי - כאשר אדם מתכופף כדי, למשל, לנעול נעליים, מצטבר לחץ בתוך החזה. זה, בתורו, מגביר את העומס הנפחי על הלב באותו אופן כמו אנגינה פקטוריס מתרחשת במצב שכיבה.
בקבוצות מסוימות של חולים, למהלך הקליני של אנגינה פקטוריס יש מאפיינים משלו. אלו כוללים:
- קשישים - כ-50% מהאנשים מעל גיל 65 אינם סובלים מכאבים, אלא קשיי נשימה פתאומיים (קוצר נשימה);
- נשים - אצל נקבות, עקב הדומיננטיות של המרכיב הרגשי במהלך התקף, בנוסף לכאב הקשור לתעוקת חזה, מתפתחים כאבים נוירוטיים כתוצאה מ-vasospasm. לעתים קרובות אני נאלצת להכניס מטופלות שאצלן קשה לקבוע את חומרת אנגינה פקטוריס רק לפי סימפטומטולוגיה, כדי להבדיל בינה לבין צורות אחרות של איסכמיה;
- חולי סוכרת - עקב מהלך ארוך של סוכרת, קצות העצבים נפגעים, לרבות אלו המוליכים דחפי כאב. לכן, לעתים קרובות אני פוגש חולים כאלה עם מהלך סמוי או אסימפטומטי של אנגינה פקטוריס.
אבחון
על מנת לבצע אבחנה מבדלת, כלומר. כדי להבחין בין כאב איסכמי לכאב לא איסכמי על בסיס תסמינים, אני משתמש בקריטריונים שפותחו במיוחד, הכוללים 3 סימנים עיקריים:
- התקפים קלאסיים של אנגינה פקטוריס,
- המראה שלהם במהלך עבודה פיזית,
- היחלשות והיעלמות לאחר נטילת כדור / תרסיס ניטרוגליצרין או הפסקת העומס.
הנוכחות של כל שלושת הקריטריונים אופיינית לתעוקת חזה טיפוסית, שניים - עבור אנגינה לא טיפוסית. אם למטופל יש רק קריטריון אחד, אז האבחנה מוטלת בספק.
כמו כן, אני עורכת בדיקה כללית של המטופל, בה ניתן לזהות את הסימפטומים של אי ספיקת לב:
- נפיחות של הרגליים
- עיבוי קצות האצבעות,
- צבע שפתיים כחלחל
- ורידים נפוחים בצוואר
- כבד מוגדל וכואב.
לעתים קרובות במיוחד אני מצליח להבחין בסימנים כאלה אצל קשישים. בחולים עם מומי לב ניתן לשמוע אוושים שונים בשמיעה. מדידת לחץ דם היא חובה, מכיוון שלרוב המוחלט של האנשים עם אנגינה פקטוריס יש יתר לחץ דם.
כדי לאשר או לשלול את האבחנה, אני רושם בדיקה נוספת, הכוללת:
- בדיקת דם. כמעט לכל האנשים עם מחלת לב כלילית יש רמות כולסטרול גבוהות. לכן, אני תמיד רושם את קביעת פרופיל השומנים (שבריר כולסטרול). כמו כן, בהתאם לפרוטוקול, עליך לבדוק את ריכוז הגלוקוז ולעשות בדיקת דם ושתן מלאה.
- אלקטרוקרדיוגרפיה (ECG) - זוהי שיטת האבחון העיקרית עבור חשד אנגינה פקטוריס. התסמין העיקרי של המחלה הוא ירידה (דיכאון) של מקטע ST. לפעמים נרשם גל T שלילי. עם זאת, לעיתים קרובות לא ניתן לזהות שינויים אלו במנוחה, כלומר. כשאין כאב. לכן, אני רושם למטופלים מחקרי א.ק.ג נוספים.
- תרגיל אלקטרוקרדיוגרפיה. מכל המבחנים הללו, אני מעדיף ארגומטריית אופניים (רכיבה על אופניים נייחים) ומבחן הליכון (הליכה או ריצה על הליכון).אם לאחר זמן מסוים מופיעים תסמינים של אנגינה פקטוריס ומציינים סימנים אופייניים ב-ECG (דיכאון של מקטע ST יותר מ-1 מ"מ וגל T שלילי), הבדיקה נחשבת חיובית. יש לציין כי לימודים מסוג זה אינם מתאימים לכל אחד. לדוגמה, אני לא נותן אותם לחולים מעל גיל 85 ולאנשים עם אי ספיקת לב חמורה (מחלקה תפקודית III-IV).
- ניטור א.ק.ג 24 שעות ביממה. במקרים בהם לא ניתן לבצע בדיקות פיזיות או שהתוצאות המתקבלות מוטלות בספק, רצוי לערוך מחקר הולטר. זוהי גם דרך טובה מאוד לזהות איסכמיה ללא כאבים בשריר הלב. לרוב אני רושם הולטר-ECG לחולים עם סוכרת.
- אקו לב (Echo-KG, אולטרסאונד של הלב). השיטה מאפשרת לבדוק את יכולתו של איבר לשאוב דם, להעריך את מצב השסתומים, מידת עיבוי הדופן, נוכחות של קרישי דם תוך לבביים.
- גירוי לב חשמלי טרנס-וושט (TEEP) - ההליך הוא כדלקמן. בדיקה גמישה עם אלקטרודה מוחדרת דרך אפו של המטופל ומותקנת בוושט בהקרנה הקרובה ללב. אז ניתנים אותות חלשים, הגורמים להתקף של אנגינה פקטוריס. במקביל לכך, סרט ה-ECG מוסר כדי לתעד שינויים ספציפיים. אני מיישם שיטה זו גם למטופלים שיש להם התווית נגד בבדיקות גופניות.
- סינטיגרפיה של שריר הלב - בשיטה זו אני לומד את עוצמת אספקת הדם של שריר הלב. לשם כך משתמשים בתרופה רדיואקטיבית (אני משתמשת בעיקר בתליום-201 ובטכנציום-99-מ), הניתנת למטופל דרך הווריד. לאחר מכן הוא ממשיך לבצע פעילות גופנית מתונה, ולאחר מכן מוצגת תמונה במכשיר מיוחד. לפי מידת עוצמת הזוהר, מחזור הדם של חלקים שונים בלב נשפט. אני פונה לסינטיגרפיה של שריר הלב אם למטופל יש הפרעות קצב חמורות (בלוק ענף, חזרות על זריעה חדרית), שבהן אי אפשר לראות שינויים ספציפיים בקרדיוגרפיה. שיטה זו אינה אינפורמטיבית במיוחד אצל נשים, שכן רקמת השד צוברת חלק ניכר מהמוצר הפרמצבטי.
- צנתור לב האם תקן הזהב לאבחון מחלת לב כלילית, המאפשר אבחנה מהימנה. בעזרתו תוכלו גם לברר האם יש צורך בביצוע פעולה.
סיווג קנדי
כדי לקבוע את חומרת הסימפטומים של אנגינה פקטוריס, האגודה הקנדית לקרדיולוגיה פיתחה סיווג מיוחד בצורה של טבלה, הכוללת את המחלקות הפונקציונליות הבאות של אנגינה במאמץ:
מחלקה פונקציונלית 1
כאשר מבצעים פעילות גופנית רגילה לאדם, הוא מרגיש טוב. כאב מופיע רק עם עבודה אינטנסיבית וממושכת, כגון הרמת משקולות או ריצה למרחקים ארוכים.
מחלקה פונקציונלית 2
הכאב מתרחש כבר במהלך הליכה רגילה, כאשר אדם הולך יותר מ-200 מטר. גם אנגינה פקטוריס מתפתחת אם המטופל מטפס במדרגות מעל הקומה השנייה, יוצא החוצה במזג אוויר קר מאוד, אוכל יותר מדי.
מחלקה פונקציונלית 3
ההתקפה מתחילה במעבר מ-100 ל-200 מטר, או בטיפוס לקומה 2.
מחלקה פונקציונלית 4
כל עבודה פיזית היא כואבת. התקף יכול להתפתח אפילו במצב רגוע לחלוטין.
יַחַס
לפני תחילת הטיפול, אני צריך להעריך את הסיכון, כלומר. הסבירות של החולה לפתח סיבוכים נוספים (אוטם שריר הלב ומוות). זה הכרחי לבחירת טקטיקות הטיפול.
לשם כך, אני שם לב לפרמטרים הבאים:
- תוצאות בדיקות עם מאמץ גופני (זמן ביצוע העומס, שלאחריו המטופל מפתח התקף);
- אינדיקטורים של אקו לב, כלומר הלימות של תפקוד השאיבה של הלב;
- עוצמת הארה בסינטיגרפיה של שריר הלב;
- השכיחות של טרשת עורקים של העורקים הכליליים ומידת ההיצרות של הלומן שלהם.
אם המטופל נמצא בסיכון נמוך עד בינוני, אזי אסתפק בטיפול תרופתי. ואם יש לו סיכון גבוה, אז הוא צריך טיפול אגרסיבי יותר של אנגינה פקטוריס בצורה של ניתוח.
הנחיות בראונוולד לטיפול במחלות לב, הפרסום המוסמך ביותר, עבור אנגינה פקטוריס במאמץ ממליצה על שימוש בתרופות הבאות:
- חוסמי בטא (Bisoprolol, Metoprolol) - מפחיתים את קצב הדופק ומאטים את הולכת הדחפים העצביים, ובכך מפחיתים את הדרישה לחמצן שריר הלב. בנוסף, עקב עלייה בתקופת ההרפיה (דיאסטולה) של שריר הלב, זרימת הדם שלו משתפרת.
- אנטגוניסטים איטיים של תעלות סידן (Diltiazem, Verapamil) - בעלי מנגנון פעולה דומה. אני משתמש בהם במקרה של אי סבילות לחוסמי בטא או עם התוויות נגד להם.
- יש צורך בתרופות נוגדות טסיות כדי למנוע היווצרות קרישי דם בעורקים המובילים להתקפי לב. ראשית, אני רושם חומצה אצטילסליצילית, ואם למטופל יש קיבה או כיב בתריסריון, אז קלופידוגרל.
- סטטינים (Atorvastatin, Rosuvastatin) - מפחיתים את ריכוז הכולסטרול בדם, ובכך מאטים את היווצרותם של פלאקים טרשתיים.
- מעכבי ACE (Perindopril, Lisinopril) - תרופות אלו נחוצות לחולים אשר בנוסף לתעוקת חזה סובלים מאי ספיקת לב כרונית או סוכרת.
- חוסמי תעלות אם של תאי צומת סינוס (איוברדין) הם מה שנקרא תרופות פועמות. אני משתמש בהם כאשר למטופל יש דופק מהיר מאוד (מעל 100).
תכנית זו מאפשרת לי להשיג שיפור קליני בצורה של הפסקת הכאב בחלק מהמטופלים. אם, בטיפול שנבחר, ההתקפים נמשכים, אז אני מוסיפה ניטרטים (ניטרוגליצרין) תרופות אלו מרפות את דפנות השריר החלקות של העורקים הכליליים, מה שמוביל להתרחבותם ולעלייה בזרימת הדם לשריר הלב.
עם זאת, יש לטפל בתרופות אלו בזהירות רבה, שכן אם הן נלקחות בצורה אנאלפביתית, סובלנות (התמכרות) מתפתחת במהירות, והשפעתן הטיפולית פוחתת מספר פעמים. לכן, אני תמיד ממליץ למטופלים שלי לקחת ניטרטים רק כאשר מתחיל התקף, או לא יותר מ-2 פעמים ביום, וכדי שהמרווח בין המנות יהיה לפחות 12 שעות.
במקרה של טיפול תרופתי לא מוצלח, או אם למטופל יש סיכון קרדיווסקולרי גבוה, מבוצע ניתוח.
ישנם 2 סוגי פעולות עיקריים:
- סטנטינג, או התערבות כלילית מלעורית (PCI);
- השתלת עורקים כליליים (CABG)
המהות של PCI היא החדרת סטנט מתכת מיוחד לכלי, המשפר את הפטנציה שלו. הניתוח מתבצע בהרדמה מקומית. הגישה היא דרך עורק הירך. PCI מבוצע כאשר היצרות בכלי אחד בולטת יותר מ-50%.
במהלך CABG נוצרת תקשורת בין אבי העורקים לעורק הכלילי כדי להעביר דם עוקף את הכלים המצומצמים. CABG הוא ניתוח חלל פתוח עם הרדמה כללית (הרדמה) ופתיחת בית החזה. שיטה זו מוצדקת אם מספר עורקים מושפעים או שסטנט אינו אפשרי.
דרישות אורח חיים
כדי למקסם את הטיפול התרופתי והניתוחי, אני ממליץ למטופלים שלי להקפיד על אורח חיים הכולל מספר היבטים:
- הרגלים רעים - רצוי להגביל משקאות אלכוהוליים (עד כ-300 מ"ל יין בשבוע). העישון אסור בהחלט;
- דיאטה - ירידה בצריכת מזונות עשירים בשומנים רוויים (בשר, חלב, חמאה) ועלייה במזון עם תכולה דומיננטית של חומצות שומן אומגה 3.6 (ירקות, דגים, שמן צמחי).הדיאטה חייבת להכיל בהכרח פירות, אגוזים, דגנים;
- פעילות גופנית מתונה סדירה או טיפול בפעילות גופנית - מועדף פעילות גופנית אירובית, כגון שחייה, ריצה, רכיבה על אופניים;
- שליטה במשקל הגוף מושגת על ידי הקפדה על 2 הנקודות הקודמות.
עצה של רופא
בנוסף להתערבויות הנפוצות באורח החיים המתוארות לעיל, אני ממליץ בחום למטופלים שלי לעקוב אחר לחץ הדם שלהם ולקחת תרופות מתאימות על בסיס קבוע.
אם אדם סובל מסוכרת, עליו לבדוק באופן קבוע את רמות הגלוקוז בדם ולבדוק מעת לעת עבור המוגלובין מסוכרר. זה חשוב, שכן סוכרת עלולה להחמיר את מהלך אנגינה פקטוריס מספר פעמים ולהוביל לסיבוכים.
כמו כן, אם לא ניתן לצרוך דגים באופן תדיר, ניתן ליטול שמן דגים בצורה של תוספי תזונה. הם זמינים בכל בית מרקחת. כטיעון ליתרונות של שמן דגים, אני רוצה להביא את הדוגמה של יפן - מדינה שבה מחלות לב נמוכות ביותר, ודגים כמוצר מזון תופסים את המקומות הראשונים.
מקרה קליני
ברצוני להציג דוגמה מניסיון אישי. גבר בן 52 פנה לפגישת חוץ אצל מטפל מחוזי עם תלונות על כאבים לוחצים באזור הלב המופיעים בטיפוס במדרגות לקומה 3 ונעלמים מספר דקות לאחר מנוחה. הופעת כאבים אלו החלו להבחין לפני כחודש. סובל מסוכרת סוג 2 ויתר לחץ דם. נוטל מטפורמין 1000 מ"ג 2 פעמים ביום וליסינופריל 10 מ"ג פעם אחת ביום. המטפל הפנה לקרדיולוג, אשר רשם א.ק.ג. ו-VEM (וולורגומטריה).
במנוחה, בעת פענוח ה-ECG, לא היה שינוי. במהלך ה-VEM, ה-ECG חשף שקע של מקטע ST ב-2 מ"מ. המטופלת הופנתה לבית חולים קרדיולוגי להמשך בדיקה עם ניסוח האבחנה: IHD, תעוקת חזה FC 2. בוצעה אנגיוגרפיה כלילית אשר גילתה 70% היצרות של העורק הכלילי הימני. הנזק לשאר הכלים לא היה קריטי ולכן הוחלט על התקנת סטנט. כמו כן, נקבע לה טיפול תרופתי (חומצה אצטילסליצילית, רוסובסטטין, ביסופרולול). המטופל ציין שיפור משמעותי במצבו בדמות הפסקת התקפי הכאב. בזמן השחרור ניתנו המלצות לתיקון אורח החיים.
לסיכום, ברצוני לציין כי אנגינה במאמץ היא מחלה קשה הדורשת התייחסות מתאימה הן מהרופא והן מהמטופל. התעלמות מהתקפי כאב עלולה להוביל לפרוגנוזה גרועה בצורה של אוטם שריר הלב, נכות ומוות. עם זאת, אבחון בזמן וטיפול מוכשר יכולים לשפר את האיכות ולהגדיל את תוחלת החיים של אדם.