אנומליה מינורית בהתפתחות הלב, או קרדיופתיה דיספלסטית, היא פתולוגיה שנתקלת בה באופן שווה בילדות ובבגרות. במשך זמן רב, זה מתבטא במחלות רבות של מערכת הלב וכלי הדם. אם האבחנה לא נעשית בזמן, אז מתפתחים סיבוכים רציניים. המחלה, אם לא מטופלת, עלולה לשבש את קצב הלב. זה מוביל לרעב חמצן של כל רקמות הגוף. הפתולוגיה מסובכת לעתים קרובות יותר על ידי אנגינה פקטוריס, יתר לחץ דם עורקי ואי ספיקת לב.
מה זה?
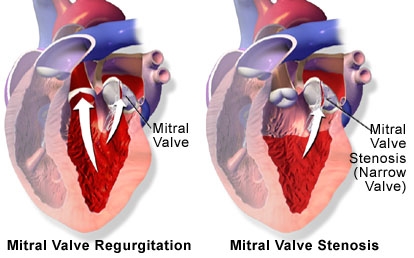
 המונח "קרדיופתיה דיספלסטית" מתייחס לקבוצה של הפרעות בשרירי הלב ממקור לא דלקתי. פתולוגיה נוצרת עם חילוף חומרים לא מספיק בשריר הלב. קרדיופתיה מאובחנת לעיתים קרובות כאשר יש פגם במסתם המיטרלי או מיתר נוסף (גיד) בחדר השמאלי.
המונח "קרדיופתיה דיספלסטית" מתייחס לקבוצה של הפרעות בשרירי הלב ממקור לא דלקתי. פתולוגיה נוצרת עם חילוף חומרים לא מספיק בשריר הלב. קרדיופתיה מאובחנת לעיתים קרובות כאשר יש פגם במסתם המיטרלי או מיתר נוסף (גיד) בחדר השמאלי.
הסיבים האלסטיים של דופן הלב מוחלפים בהדרגה ברקמת חיבור שאין לה יכולת זו. המחלה מלווה בשינויים תפקודיים ומבניים בשריר הלב.
לא נצפתה פתולוגיה של עורקים כליליים, ראשי מסתמים ויתר לחץ דם עורקי בשלב הראשוני. עם הזמן, עם היחלשות היכולות המפצות של שריר הלב, מצטרפים סיבוכים.
מאפייני המחלה
תפקידו העיקרי של שריר הלב הוא כיווץ קצבי, המבטיח את הוצאת הדם דרך כלי הדם ומילוי חללי האיבר. יכולת זו מסופקת על ידי קרדיומיוציטים. תפקודם הרציף תומך בחילוף החומרים ברמה הדרושה לעבודה.
בהשפעת גורמים שליליים, לאורך זמן, התהליכים המוצגים מופרעים. הדבר מתבטא בהיווצרות שינויים מבניים, המסתיימים בהיחלשות של יכולת ההתכווצות.
תסמינים של קרדיופתיה
מחלה של מערכת הלב וכלי הדם יכולה להיות אסימפטומטית במשך זמן רב. אז מופיעים סימנים ספציפיים לקרדיופתיה. המאפיין של המחלה מורכב מתסמינים מתגברים בהדרגה. מטופלים מציגים את התלונות הבאות:
- קוֹצֶר נְשִׁימָה;
- כאב באזור הלב;
- נפיחות של הגפיים התחתונות;
- כִּחָלוֹן;
- הזעה מוגברת;
- טכיקרדיה;
- לְהִשְׁתַעֵל;
- עלייה בגודל הטחול והכבד;
- עייפות מהירה;
תחושת קוצר הנשימה קשורה לגודש דם בריאות. קוצר נשימה מתרחש לראשונה עם מאמץ גופני מוגזם. ואז המטופלים מבחינים שהם מתחילים להיחנק כבר במאמץ יתר קל. בהדרגה, התסמינים מתגברים ונצפים במנוחה.
חלק מהמטופלים מציינים את אחד התסמינים הראשונים - כאב באזור הלב. קרדיופתיה דיספלסטית מאופיינת בדקירות או מעיכה.
על רקע אי ספיקת לב מואטת זרימת הדם במיטה כלי הדם, והדבר מתבטא בנפיחות של הגפיים התחתונות. הם מופיעים לראשונה בערב. ככל שהמחלה מתקדמת, הנפיחות הופכת לתסמין קבוע. הפרה של יציאת הנוזל מובילה להצטברות שלו בחלל הבטן (מיימת).
עקב סטגנציה של דם בוורידים, המראה של גוון כחלחל הוא ציין. לרוב זה ציין על העור של קצות האצבעות, תנוכי אוזניים, שפתיים, משולש nasolabial. עלייה בכבד ובטחול נצפית כאשר זרימת הדם דרך כלי הדם מופרעת.
סיבוכים
חריגה מינורית בהתפתחות הלב (קרדיופתיה) מסוכנת לא רק לביטוייה, אלא גם לסיבוכים. הם מסוגלים להיווצר אם האבחון לא נעשה בזמן ואין טיפול. עם קרדיופתיה דיספלסטית, ההשלכות הבאות אפשריות:
- אנגינה פקטוריס;

- איסכמיה לבבית;
- יתר לחץ דם עורקי;
- פריקרדיטיס;
- בצקת ריאות;
- הפרעת קצב;
- פַּקֶקֶת;
- אי ספיקת לב כרונית.
הסיבוך השכיח ביותר הוא הפרעת קצב. הוא מופיע בכמעט 10% מכלל הילדים החולים. קרדיופתיה מובילה להפרעה בהולכה התקינה של דחפים חשמליים בקרדיומיוציטים. כתוצאה מכך, פעימות הלב הופכות לא סדירות. לרוב, יש האצה במספר הפעימות לדקה.
עם התרחבות החדרים, כאשר המחלה נמשכת זמן רב, הדם עומד בחללים. נוצרים תנאים להיווצרות קרישים.
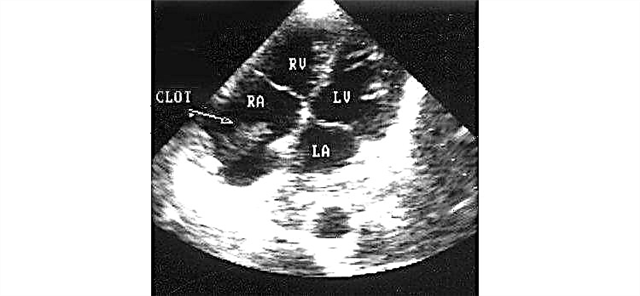
הסכנה הגדולה ביותר מיוצגת על ידי קרישי דם החודרים לזרם הדם (תסחיפים) ועם הזמן הם יכולים לחדור לכלי קוטר צר. תכונה זו אופיינית לרקמת הריאות והמוח. חסימה של לומן בהם תוביל לתרומבואמבוליזם.
תכונות של פתולוגיה אצל ילדים
קרדיופתיה דיספלסטית בילדים היא מולדת ונרכשת. במקרה הראשון, הוא נמצא לא יאוחר משבועיים מרגע הלידה. פתולוגיה בגיל כה מוקדם קשורה לליקויים התפתחותיים שהתעוררו בזמן החיים התוך רחמיים. במקרים מסוימים, לקרדיופתיה מקור אוטואימוני, והיא קשורה לנזק לאיברים ראומטיים.
ילדים מגיל 7 עד 12 צריכים להתמודד עם הצורה הנרכשת של המחלה. תכונה זו קשורה לצמיחה והתפתחות פעילים של הגוף. עלייה חוזרת ונשנית בתחלואה בקרב ילדים מציינת לאחר 15 שנים, כאשר חל שינוי ברמות ההורמונליות ובהפרשה פעילה של האחראים על ההתפתחות המינית.
לקרדיופתיה דיספלסטית בילדים יש מאפיינים ספציפיים בהשוואה למבוגרים. אלה כוללים את הדברים הבאים:
- בילדות, בכמעט 80% מהילדים, ניתן לתקן פתולוגיה, אך לא לרפא לחלוטין. לאורך כל החיים ניתן לשמור על איכות החיים של הילד ברמה תקינה.
- לרוב החולים הקשישים יש פרוגנוזה גרועה כאשר אבחנה כזו נעשית.
- בבחירת קבוצות תרופות לטיפול, קיימות מגבלות גיל.
בילדות, קרדיופתיה דיספלסטית מתבטאת בעיקר בכאבים כואבים באזור הלב, קוצר נשימה והפרעות בקצב. ככל שהפתולוגיה מתקדמת, חל שינוי בצבע העור, הזעת יתר. חלק מהילדים חווים התעלפות לטווח קצר, התקפי פאניקה. התסמינים האחרונים דומים לפעמים לדיסטוניה וגטטיבית-וסקולרית לפני התקשרות של סימנים ספציפיים.
כדי לחשוד במחלה בזמן, אתה צריך לשים לב לכאב ועייפות. חשוב לקשר את התסמינים הללו לפעילות גופנית. אם תסמינים אלו מופיעים עם מתח יתר קל או במנוחה, יש לפנות לרופא. במקום המונח "דיספלסיה" בילדות, האבחנה היא "קרדיופתיה תפקודית".
ילדים נחשבים הרגישים ביותר לאנדוקרדיטיס (סיבוך של פתולוגיה). כאשר חיידקים חודרים דרך מחזור הדם לתוך הלב, השסתומים ודפנות כלי הדם נדבקים. מהלך ארוך טווח של המחלה ללא טיפול מוביל לנזק חמור לשריר הלב.
גורם ל
להתפרצות המחלה יש צורך בהשפעה של גורם אחד או יותר. אלו כוללים:
- נטייה גנטית;
- מיקרואורגניזמים מדבקים;
- פתולוגיה אוטואימונית;
- לַיֶפֶת.
 גורמים תורשתיים ממלאים את אחד התפקידים העיקריים בהופעת הפתולוגיה. כל העניין טמון בחלבונים הנמצאים בקרדיומיוציטים. המשימה העיקרית שלהם היא לשמור על תפקוד קבוע של הלב.כאשר מופיעים פגמים במבנה, שריר הלב מופרע.
גורמים תורשתיים ממלאים את אחד התפקידים העיקריים בהופעת הפתולוגיה. כל העניין טמון בחלבונים הנמצאים בקרדיומיוציטים. המשימה העיקרית שלהם היא לשמור על תפקוד קבוע של הלב.כאשר מופיעים פגמים במבנה, שריר הלב מופרע.
קרדיופתיה מתרחשת גם כאשר נדבקים בחלקיקים ויראליים או פטרייתיים. היעדר רמת חסינות מספקת מאפשר להם לחדור בקלות לגוף ולהתרבות. התהליך מוביל לפגיעה בשריר הלב ולהופעת תסמיני המחלה. כאשר בודקים את השסתומים וכלי הדם בהשפעת זיהום, לא נראים שינויים.
הנטייה לפתולוגיה אוטואימונית ממלאת את אחד התפקידים העיקריים בהתרחשות קרדיופתיה. הגוף מתחיל לתקוף את התאים של עצמו, אותם הוא תופס כזרים.
פיברוזיס מאופיינת בריבוי פעיל של רקמת חיבור המחליפה את תאי השריר. עם הזמן, הקירות מאבדים מהאלסטיות הקודמת שלהם, מה שמשבש את יכולת ההתכווצות. לעתים קרובות אצל מבוגרים, אוטם שריר הלב הופך לגורם מעורר למחלה.
תַחֲזִית
עם התפתחות קרדיופתיה דיספלסטית, הפרוגנוזה לרוב גרועה. זאת בשל הופעת קשיים בהקמת אבחנה. ברוב החולים, כמעט בלתי אפשרי לזהות את המחלה בשלב מוקדם. חלק מהחולים אינם מתלוננים במהלך כל תקופת ההתקדמות של קרדיופתיה (צורה אסימפטומטית). קביעת אבחנה בהם אפשרית רק לאחר תוספת סיבוכים.
עד לזיהוי הפתולוגיה, ברוב המקרים, אי ספיקת לב וכלי דם נמשכת לאורך זמן. לאחר אישור האבחנה, שיעור ההישרדות של חולים כאלה ב-30% מהמקרים אינו עולה על 5 שנים. אם ניתן היה להשיג השתלת לב, הרי שהשיעור עולה ל-10 שנים.
בילדות ובבגרות, עם אבחון מוקדם, ניתן לייצב את המצב ולהשיג היעדר ביטויי פתולוגיה. כדי לשמור על איכות החיים, כל החולים צריכים להיות במעקב קרדיולוג, לפקח באופן עצמאי על רווחתם וליטול כל הזמן תרופות בהתאם לתכנית שנקבעה.