שיגרון מאופיינת בתגובה דלקתית של רקמת חיבור מערכתית, בעיקר קרדיווסקולרית, נגעים תכופים של איברים אחרים (מפרקים, מערכת עצבים מרכזית, עור, שומן תת עורי) ונטייה להישנות. התפתחות מחלה זו קשורה להתמדה של סטרפטוקוקוס המוליטי מקבוצה A B, המועבר בגיל צעיר, אנגינה על ידי אנשים עם היסטוריה משפחתית.
האטיולוגיה של התפתחות שיגרון נחשבת לסטרפטוקוקוס β-המוליטי קבוצה A. הפתוגנזה מבוססת על נטייה גנטית לתגובות אוטואימוניות. אישור האטיולוגיה הסטרפטוקוקלית של ARF (קדחת שגרונית חריפה) הוא זיהוי של רמות גבוהות של נוגדנים אנטי-סטרפטוקוקליים בחולים (אנטיסטרפטוליזין-O - ASL-O, אנטיסטרפטוקינאז - ASA).
תסמינים של שיגרון: התלונות העיקריות של המטופל
חומרת הקורס, פעילות התהליך ושלב המחלה משפיעים באופן משמעותי על מידת הביטויים הקליניים של ARF. בעיקר ילדים בגיל בית ספר חולים. מחלת לב ראומטית מופיעה 2-3 שבועות לאחר כאב גרון סטרפטוקוקלי.
במקרה של התחלה חריפה של התהליך, דלקת פרקים מתרחשת תחילה, עם אחת הדרגתית - קרדיטיס וכוריאה. עם התחלה בלתי מורגשת, האבחנה נעשית בדיעבד על בסיס מום הלב שזוהה.
תסמינים אופייניים לקדחת שגרונית:
- דלקת שריר הלב - כאבי לחיצות בלב, חיוורון, ציאנוזה, דפיקות לב, ירידה בלחץ הדם, הפרעות בקצב, חום, חולשה כללית קשה, סחרחורת;
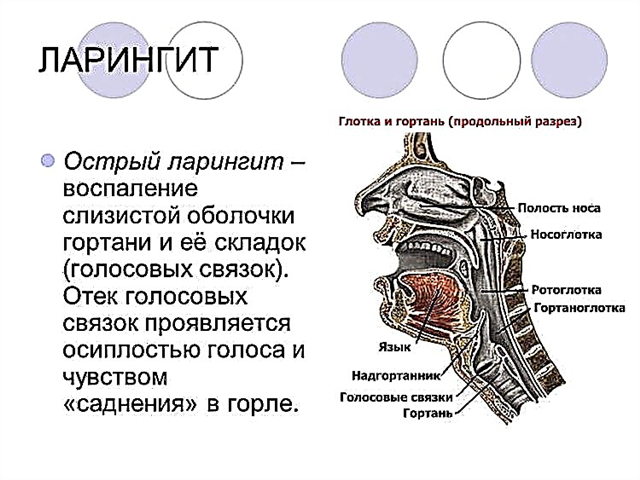
- פריקרדיטיס (יכול להיות בו זמנית עם אנדו- ומיוקרדיטיס) - הידרדרות חדה במצב הכללי, חום, כאבי לב, שיעול מעצבן, בחילות, נפיחות בפנים, נפיחות של ורידי צוואר הרחם, קוצר נשימה, שמתגבר בשכיבה;
- פוליארתריטיס - מופיעה בכל חולה שני. על רקע חום והזעה, השינה והתיאבון מתדרדרים. המפרקים מתנפחים, הופכים לכאבים חדים, התנועות מוגבלות. מפרקים גדולים מעורבים לעתים קרובות יותר, המאופיינים בריבוי של נגעים, תנודתיות של התהליך, כאבים עזים.
- כוריאה מינורית - עקב נגעים ראומטיים של מערכת העצבים המרכזית. היפרקינזיס - תנועות לא רצוניות, כאוטיות, לא סדירות, מהירות של קבוצות שרירים, המחמירות על ידי מתח רגשי; היפוטוניה בשרירים, הפרעות קואורדינציה, חוסר יציבות רגשית;
- אריתמה אנולרית (פריחה בצורת טבעת) היא הופעה על עור החזה והבטן של פריחה ורודה בהירה עם קצוות עגולים מוגדרים בחדות ומרכז בהיר. זה יכול להופיע ולהיעלם מספר פעמים ביום.
- גושים שגרוניים - תצורות נודולריות קטנות, נודולריות, קשות, ללא כאבים, סימטריות לאורך הגידים, באזור המפרקים הגדולים;
- דלקת כלי דם - כולל עורקים כליליים. כאבים בלב מסוג אנגינה פקטוריס, שטפי דם בעור, דימומים מהאף;
- מיוסיטיס - כאב וחולשה חזקים בקבוצות השרירים המתאימות;
- נגעי ריאות - התפתחות של דלקת ריאות ספציפית וצדר;
- זה אפשרי גם נזק לכליות, כבד, מערכת העיכול).
סיווג לפי חומרת התהליך:
- קדחת ראומטית חריפה (ARF) היא סיבוך פוסט-זיהומי של דלקת שקדים סטרפטוקוקלית. היא מתבטאת כמחלה דלקתית מפוזרת של רקמת החיבור הקרדיווסקולרית, לעיתים קרובות בגיל ההתבגרות, עקב הרגישות האוטומטית של הגוף לאנטיגנים סטרפטוקוקליים.
- מחלת לב כרונית ראומטית (CPA) - מתייחסת למחלה, שהביטוי העיקרי שלה הוא פגיעה במסתמי הלב או מחלת לב (כשל או היצרות), שנוצרת כתוצאה מ-ARF חוזר.
מהן השיטות לאבחון נוסף של שיגרון?
האבחנה של קדחת ראומטית חריפה היא משימה קשה למדי, שכן הביטויים השכיחים ביותר שלה אינם ספציפיים.
קריטריונים לאבחון לראומטיזם:
קריטריונים גדולים:
- קרדיטיס;
- פוליארתריטיס;
- פַּרכֶּסֶת;
- אריתמה בצורת טבעת;
- גושים ראומטיים תת עוריים.
קריטריונים קטנים:
- קליני - היסטוריה ראומטית, כאבי פרקים, היפרתרמיה;
- בדיקות מעבדה - סמני פאזה חריפה: האצת ESR, C-reactive protein, leukocytosis נויטרופילי;
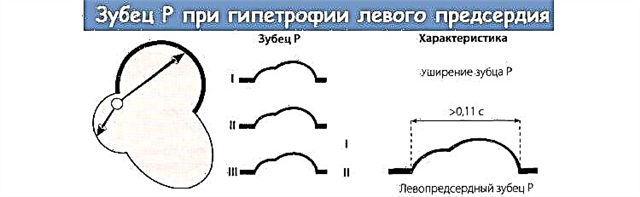
- אינסטרומנטלי - מרווח P-R מורחב לפי נתוני א.ק.ג.
בנוסף, תכולה מוגברת של חלבוני סרומוקואידים, פיברינוגן, α-1, α-2 גלובולינים, היפואלבומינמיה, טיטר גבוה של ASL-O, ASA, ASH מתגלה בדם, ומתגלים נוגדנים אנטי-סטרפטוקוקליים.
כמו כן, ב-ECG מציינים הפרעות הולכה (AV block I-II grad), extrasystole, פרפור פרוזדורים, שינויים בגלי T, דיכאון מקטע ST, מתח גל R נמוך.
ב-Ro OGK מציינים התרחבות של צל הלב לכל הכיוונים. בבדיקת אקו-לב נקבעים עיבוי השפתיים השוליים של השסתומים, היפוקינזיה של מוקדי המסתם המיטרלי, רגורגיטציה של אבי העורקים.
נקבעים גם זמן קרישה, PTI, סבילות להפרין, קרישה.
יַחַס
הטיפול בחולים עם שיגרון מתבצע במסגרת בית חולים. למטופל נקבעת מנוחה קפדנית במיטה עד להעלמת סימני פעילות קליניים, דיאטה מס' 10 עם המלצה להעלות את תכולת החלבון ולהפחית את צריכת המלח.
פרוטוקול טיפול תרופתי:
- טיפול אטיוטרופי - אנטיביוטיקה מסדרת הפניצילין 1.5-4 מיליון OD ליום למשך 10-12 ימים, לאחר מכן - Bicillin-5 1.5 מיליון. כל 3 שבועות. אלטרנטיבה - מקרולידים (אריתרומיצין);
- טיפול פתוגנטי.
- גלוקוקורטיקוסטרואידים - פרדניזולון 0.7-1 מ"ג / ק"ג עם פעילות גבוהה של התהליך;
- תרופות נוגדות דלקת לא סטרואידיות - Indomethacin, Ortofen, מעכבי COX-2, סליצילטים;
- Aminoquinolines - Delagil או Plaquenil עם מהלך חוזר ממושך ונגע ראשוני במסתמים;
- טיפול סימפטומטי - תיקון אי ספיקת לב, ניקוי רעלים, נוגדי טסיות, גליקוזידים לבביים, תרופות הרגעה, חומרים מטבוליים.
תַחֲזִית
הפרוגנוזה נותרה לא חיובית מותנית (תמותה עד 30%). הסיבות למוות יכולות להיות: אי ספיקת לב מתקדמת, הפרעות קצב, אי ספיקת כליות, סיבוכים תרומבואמבוליים. טיפול אנטיביוטי בזמן במינונים נאותים ובכפוף לקורס ארוך מאפשר ריפוי כמעט מוחלט. הישנות של אנדוקרדיטיס, ככלל, מתרחשות חודש לאחר סיום הטיפול האנטיביוטי וגורמות להתפתחות נגעים מסתמים (40% מהמקרים) ולהתקדמות של אי ספיקת לב, מה שמעלה את רמת הנכות של המטופל.
מסקנות
על מנת להפחית את שכיחות הראומטיזם, חשוב לבצע אמצעי מניעה ראשוניים: מניעת התפשטות זיהום סטרפטוקוק במתקני טיפול בילדים, חיטוי מוקדי זיהום כרוני (דלקת שקדים, אדנואידיטיס, סינוסיטיס, שיניים עששות). אם יש היסטוריה משפחתית בילדים שסבלו מדלקת גרון סטרפטוקוקלית, יש לשים לב היטב לתסמינים לא ספציפיים ולהתחיל מיד בטיפול בראומטיזם של הלב. כדי למנוע התקפים משניים והתקדמות המחלה, מומלצות צורות ממושכות של פניצילין.
משך הטיפול המונע ב-extensillin תלוי בחומרת התהליך המועבר (מ-5 שנים עם מהלך לא מסובך ועד לשימוש לכל החיים בחולים עם מחלת מסתמים שנוצרה).בבגרות ובגיל מבוגר, התוצאה של שיגרון המועבר היא היווצרות של מומי לב (מיטרלי, היצרות אבי העורקים ואי ספיקה), הדורשים התערבות כירורגית.